Антибиотикорезистентность - это способность бактерий переживать действие антибиотика, который раньше их подавлял. Привычные схемы перестают работать не потому, что организм "привык", а потому что микроб меняется и отбираются устойчивые варианты. Практический смысл: лечение нужно подбирать точнее, опираться на диагностику и избегать ненужных антибиотиков.
Кратко о сути проблемы антибиотикорезистентности

- Устойчивость формируется у бактерий, а не у человека; "сильнее дозу" - не универсальное решение.
- Ненужный антибиотик при вирусной инфекции повышает шанс, что в следующий раз бактериальная инфекция окажется труднее лечить.
- Ключевой клинический навык - отличать ситуации, где антибиотик обязателен, от тех, где он не поможет.
- Самолечение, преждевременная отмена и "остатки из аптечки" ускоряют отбор устойчивых штаммов.
- Тесты чувствительности и грамотный посев важнее "угадывания" по названию препарата.
- Профилактика осложнений часто сводится к правильному выбору препарата, дозы, пути введения и длительности курса.
Распространённые мифы об антибиотиках и проверенные факты
Миф: "Антибиотики лечат простуду и грипп". Факт: при типичной вирусной инфекции антибиотик не сокращает сроки болезни; он лишь создаёт селекционное давление на бактерии, которые живут в организме и окружающей среде.
Миф: "Если стало лучше - можно прекратить". Факт: самовольная отмена меняет баланс: часть бактерий подавляется, а более устойчивые выживают и затем доминируют. Решение о длительности курса принимают по диагнозу, локализации инфекции, источнику и динамике симптомов.
Миф: "Можно просто антибиотики купить и начать, ориентируясь на антибиотики цена". Факт: выбор по доступности и стоимости повышает риск ошибки: препарат может не закрывать предполагаемого возбудителя, быть избыточно широким или не достигать нужной концентрации в очаге (например, в простате, кости, абсцессе).
Границы понятия: резистентность - это не "аллергия", не "побочки" и не "низкий иммунитет". Это измеряемое свойство конкретного микроба в конкретных условиях (локализация, концентрация препарата, биоплёнки, наличие инородных тел).
Молекулярные и клинические механизмы устойчивости бактерий
- Ферментативная инактивация: бактерия вырабатывает ферменты, разрушающие антибиотик, и препарат не достигает цели.
- Изменение мишени: структура белка-мишени меняется, и антибиотик хуже связывается.
- Снижение проникновения: стенка/мембрана становится менее проницаемой; клинически это особенно важно при грамотрицательных возбудителях.
- Эффлюкс-насосы: активный "выброс" антибиотика из клетки снижает внутриклеточную концентрацию.
- Биоплёнки: бактерии в биоплёнке (катетеры, протезы, хронические очаги) становятся значительно менее доступными для антибиотика и иммунного ответа.
- Горизонтальный перенос генов: устойчивость "переезжает" между бактериями через плазмиды и другие элементы, поэтому проблема быстро масштабируется внутри отделения/семьи/сообщества.
Влияние резистентности на выбор лечения и исходы пациентов
- Пневмония вне стационара: при отсутствии эффекта от стартовой терапии важно пересмотреть диагноз (вирус/атипичные/ТЭЛА), а не автоматически "усилить" антибиотик; при подозрении на бактериальную природу - уточнить факторы риска устойчивых возбудителей и качество забора материала.
- Инфекции мочевых путей: рецидивы после "коротких курсов по совету" часто связаны с неверным выбором препарата или недооценкой осложняющих факторов (обструкция, камни, катетер); здесь особенно полезна проверка чувствительности.
- Послеоперационные и раневые инфекции: устойчивость чаще проявляется как отсутствие динамики на фоне "правильного" по названию антибиотика, пока не решён источник (дренирование, удаление некроза/инородного материала).
- Синусит/отит: избыточное назначение "на всякий случай" повышает риск резистентности, но не заменяет клинические критерии бактериального процесса (затяжное течение, ухудшение после улучшения, выраженная локальная симптоматика).
- Кожные и мягкотканные инфекции: при абсцессах ключевым лечением остаётся вскрытие/дренирование; антибиотик без контроля источника может дать кратковременное улучшение и последующий рецидив.
Как неправильная практика и поведение пациентов ускоряют резистентность
Миф: "Чем шире спектр, тем надёжнее". Практика: неоправданно широкий препарат увеличивает давление на микробиоту и отбор устойчивости; лучше выбирать целевой препарат, когда это возможно, и деэскалировать после уточнения диагноза.
Что в реальной жизни чаще всего ускоряет устойчивость
- Самостоятельное начало лечения по запросам вроде "антибиотики купить" без диагноза и осмотра.
- Выбор "что подешевле" (логика "антибиотики цена") вместо подбора по вероятному возбудителю, очагу и противопоказаниям.
- Использование "остатков" и делёж препаратов между членами семьи.
- Пропуски доз, нерегулярный приём, неправильное разведение/хранение суспензий.
- Антибиотик при вирусных симптомах без признаков бактериального процесса.
Как пациенту снижать риск без медицинского образования
- Не начинать антибиотик "на всякий случай" при ОРВИ; фиксировать температуру, длительность, новые симптомы и обращаться за оценкой.
- Если антибиотик назначен - уточнить режим приёма, совместимость, что делать при пропуске дозы, и какие симптомы считать тревожными.
- Не прекращать курс самовольно; при побочных эффектах связываться с врачом для коррекции схемы, а не "терпеть" или "бросать" молча.
- Не требовать "самый сильный" препарат; запросить объяснение, почему выбран именно он и когда нужен контроль.
Технические подходы к диагностике и эпиднадзору за устойчивыми штаммами
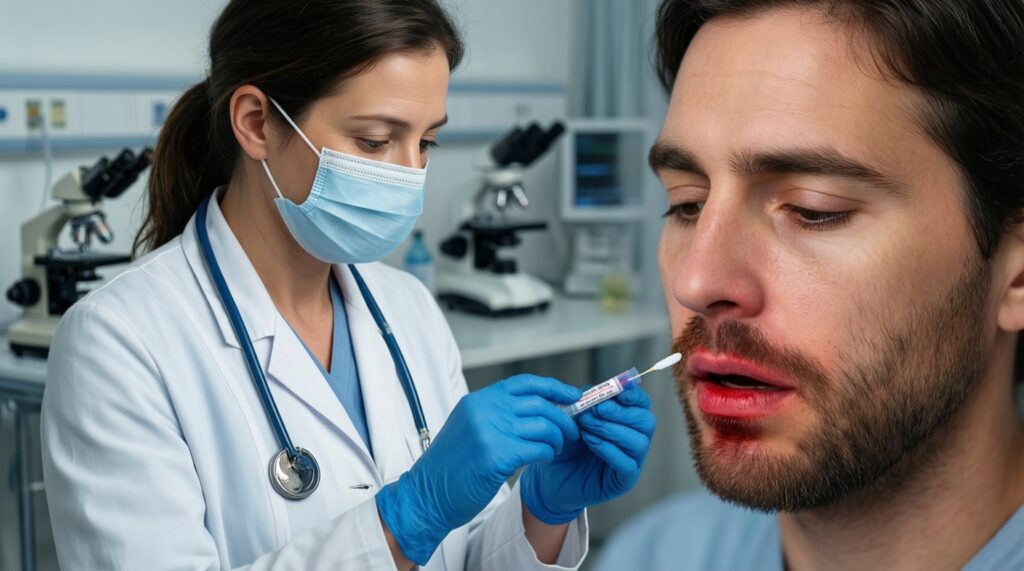
Миф: "Достаточно сдать любой анализ, чтобы выбрать антибиотик". Факт: решает качество материала и корректная клиническая постановка задачи: откуда взято, до/после начала терапии, есть ли признаки именно бактериальной инфекции.
- Ошибка забора: мазок "с поверхности" при глубокой инфекции вместо материала из очага (гной, ткань, аспират) даёт нерелевантную флору.
- Неправильное время: забор после начала антибиотика снижает вероятность выделения возбудителя и искажает картину чувствительности.
- Подмена цели: посев "на всякий случай" без клинической задачи приводит к лечению колонизации, а не инфекции.
- Недооценка источника: при абсцессах и инородных телах отрицательный посев не отменяет необходимости контроля источника.
- Путаница терминов: "чувствительный in vitro" не всегда означает клинический успех без правильной дозы, пути введения и проникновения в очаг.
| Подход | Когда уместен | Практическая польза |
|---|---|---|
| Посев с антибиотикограммой | Подозрение на бактериальную инфекцию, рецидивы, тяжёлое течение, неэффективность стартовой терапии | Помогает сузить терапию и избежать ненужного "широкого" антибиотика |
| Анализ чувствительности из клинического материала (по назначению врача) | Когда важно подтвердить, что выбранный препарат реально работает против выделенного возбудителя | Снижает риск повторного курса и осложнений |
| Внутрибольничный эпиднадзор (локальные данные отделения) | Стационары, отделения интенсивной терапии, частые госпитальные инфекции | Уточняет эмпирический выбор до получения результатов посева |
На практике пациенты часто спрашивают не клинические параметры, а стоимость: "анализ на чувствительность к антибиотикам цена" или "посев на микрофлору и чувствительность к антибиотикам цена". Корректнее сначала определить показания и тип материала вместе с врачом: иначе можно заплатить за тест, который не отвечает на клинический вопрос.
Конкретные стратегии снижения риска для клиницистов и населения
Миф: "Главное - быстро назначить что-то противомикробное". Практика: быстрее всего ухудшает ситуацию назначение без показаний и без контроля источника. Рабочая стратегия - короткий, проверяемый цикл: диагноз → материал → старт → пересмотр.
Мини-алгоритм (для клинициста) на каждый день
- Сформулировать синдром и вероятность бактериальной природы: какие признаки указывают на бактериальный процесс, есть ли альтернативы (вирус, воспаление, тромбоз и т.п.).
- Определить, нужен ли антибиотик прямо сейчас: если состояние стабильное и есть возможность - взять материал до первой дозы.
- Взять релевантный материал: из очага, с соблюдением техники, с указанием локализации и предшествующей терапии.
- Начать эмпирическую терапию по рискам: учитывать локализацию, тяжесть, факторы устойчивости, аллергии, лекарственные взаимодействия.
- Через 48-72 часа пересмотреть: подтверждён ли диагноз, есть ли эффект, пришёл ли результат; деэскалация/смена/отмена при необходимости.
- Закрыть вопрос с источником: дренирование, удаление катетера, санация, коррекция дозы при нарушении функции почек/печени.
Мини-кейс для пациента (что делать на практике)
Ситуация: температура и боль в горле 2 дня, кашель, насморк. Действия: не искать "антибиотики купить", а оценить симптомы и обратиться за осмотром; при назначении врача уточнить, нужен ли тест и какой именно. Если симптомы затяжные, есть осложняющие факторы или неясный диагноз, уместно обсудить, требуется ли очная консультация, включая "консультация инфекциониста цена", но решение должно быть клиническим, а не ценовым.
Разбор типичных клинических сомнений и заблуждений
Правда ли, что "организм привыкает" к антибиотикам?
Нет. Устойчивость формируется у бактерий; организм лишь испытывает побочные эффекты или аллергические реакции, которые не равны резистентности.
Можно ли заранее выбрать "самый сильный" антибиотик, чтобы точно помог?
Нет универсально "самого сильного" препарата: важны возбудитель, очаг инфекции и проникновение. Неоправданно широкий антибиотик повышает риск устойчивости и осложнений.
Если стало легче на 2-3 день, можно ли прекратить приём?
Самостоятельно - нельзя. Решение о длительности курса зависит от диагноза и динамики; ранняя отмена повышает риск рецидива и отбора устойчивых бактерий.
Когда действительно нужен посев и тест чувствительности?

При тяжёлом течении, рецидивах, осложнённых инфекциях, неэффективности стартовой терапии и когда важно сузить лечение. Материал лучше брать до начала антибиотика.
Почему анализ может "показать не то", хотя инфекция явно есть?
Частые причины - нерелевантный материал, забор после антибиотика или колонизация вместо инфекции. Иногда ключевым остаётся контроль источника (дренирование, удаление инородного тела).
Можно ли ориентироваться на цену препаратов и анализов, чтобы принять решение?
Цена не отражает клиническую пригодность. "Антибиотики цена" или "анализ на чувствительность к антибиотикам цена" имеет смысл обсуждать после определения показаний и выбора правильного теста и материала.